Πρώτες βοήθειες
Βιβλιογραφική αναφορά σε αυτή τη σελίδα:
1998
Πρώτες βοήθειες
Βιβλιογραφική αναφορά σε αυτή τη σελίδα:
1998
Ένας άνθρωπος τραυματίστηκε...
Σε κάθε στιγμή κάποιο ατύχημα μπορεί να συμβεί. Ατυχήματα στο σπίτι, στο σχολείο, στη δουλειά, στο δρόμο. Μια σύγκρουση αυτοκινήτων, μια πυρκαγιά, ένας πνιγμός στη θάλασσα, μια έκρηξη, είναι καθημερινά γεγονότα πού γεμίζουν τις στήλες των εφημερίδων. Κάποιος πού θα βρεθεί κοντά στο ατύχημα μπορεί να προσφέρει πολύτιμη βοήθεια, αν γνωρίζει μερικά βασικά πράγματα. Αντίθετα, ή άγνοια εξουδετερώνει κάθε καλή πρόθεση και μπορεί να οδηγήσει σε σοβαρά λάθη.
Φυσικά σ' ένα ατύχημα εκείνο πού θα πρέπει χωρίς καθυστέρηση να γίνει είναι να εξασφαλιστεί ή βοήθεια ενός γιατρού και η ασφαλής μεταφορά του θύματος στο νοσοκομείο. Μέχρις όμως έρθει ο γιατρός ή το ασθενοφόρο μπορεί να έχει χαθεί ή ευκαιρία να σωθεί μια ανθρώπινη ύπαρξη.
Τι πρέπει να κάνουμε στον τραυματία
Πρώτη φροντίδα πρέπει να είναι ή εξασφάλιση ελεύθερης αναπνοής στο θύμα, αφού ή ασφυξία αποτελεί άμεσο κίνδυνο για τη ζωή του.
Δεύτερη φροντίδα πρέπει να είναι το σταμάτημα της αιμορραγίας. Ή αιμορραγία είναι συχνά ή αίτια θανάτου σε άτομα που έχουν τραυματισθεί.
Άλλες φροντίδες είναι να ελαττωθεί ο πόνος, να εμποδιστεί ή μόλυνση και να τονωθεί το ηθικό του τραυματία.
Τι δεν πρέπει να κάνουμε στον τραυματία
Κάθε μετακίνηση του θύματος πού δεν είναι απαραίτητη πρέπει ν' αποφεύγεται, γιατί μπορεί να χειροτερέψει την κατάσταση του.
Τις περισσότερες φορές, δεν υπάρχει λόγος να αφαιρούνται η να καταστρέφονται τα ρούχα του τραυματία. Σε περίπτωση ανάγκης μπορεί απλά να κοπούν τα ρούχα στην περιοχή του τραύματος. Αν χρειαστεί ν' αφαιρεθεί ένα ρούχο, αυτό πρέπει να γίνει με τις λιγότερες δυνατές κινήσεις του τραυματία, αφού ελευθερωθούν πρώτα τα μέρη πού δεν έχουν τραυματισθεί και τελευταία το τραυματισμένο μέλος η τμήμα του σώματος
Τα περιεχόμενα αυτής της ιστοσελίδας προέρχονται από μια έκδοση του Υπουργείου Κοινωνικών Υπηρεσιών του 1981 επί υπουργίας Σπύρου Δοξιάδη. Την ευθύνη της σύνταξης είχε ομάδα γιατρών η οποία είχε ως πρότυπο παρόμοια ξενόγλωσσα κείμενα.
Γενικοί Κανόνες σε περίπτωση τραυματισμού
Ο τραυματίας δεν πρέπει να μετακινείται, εκτός αν κινδυνεύει στη θέση που βρίσκεται ή αν έχει καταπλακωθεί.
Πρέπει να ειδοποιείται έγκαιρα γιατρός και να καλείται ασθενοφόρο όχημα.
Σε περίπτωση αιμορραγίας πρέπει να γίνεται άμεση προσπάθεια διακοπής της.
Αν υπάρχει δυσκολία στην αναπνοή, πρέπει να ελευθερώνεται το στόμα και ο λαιμός του θύματος ώστε να περνά ελεύθερα ο αέρας. Αν το θύμα δεν αναπνέει, πρέπει να εφαρμόζεται αμέσως τεχνητή αναπνοή.
Αν το θύμα διατηρεί τις αισθήσεις του και διψά μπορεί να του δοθεί λίγο νερό. Αν όμως είναι αναίσθητο, δεν πρέπει να του δοθεί τίποτα απ’ το στόμα.
Αν κάνει κρύο, το θύμα πρέπει να σκεπαστεί.
Η εξέταση του τραυματία
Προϋπόθεση για τη σωστή αντιμετώπιση του τραυματία είναι ή διαπίστωση της βλάβης πού έχει πάθει. Η διαπίστωση αυτή μπορεί να βασιστεί σε πληροφορίες που παίρνονται απ’ τον ίδιο ή απ’ τους γύρω του και στην εξέταση πού θα του γίνει.
Οι ερωτήσεις θα γίνουν:
α) Σ' αυτούς πού βρέθηκαν στο ατύχημα για τις συνθήκες του ατυχήματος.
β) Στον τραυματία για τα ενοχλήματα πού αισθάνεται, πόνο, δυσκολία στην αναπνοή κ.λ.π.
Ή εξέταση έχει σκοπό να επισημάνει:
Αιμορραγία
Ανωμαλία στη θέση και το σχήμα των μελών του θύματος ή τραυματισμό στο κεφάλι.
Κάταγμα στον αυχένα. Αν το θύμα δεν είναι σε θέση να σηκώσει το κεφάλι του ή να το στρίψει δεξιά και αριστερά τότε είναι πιθανό να έχει σπάσει το σβέρκο του, να έχει δηλαδή κάταγμα του αυχένα.
Κάταγμα στη σπονδυλική στήλη. Αν το θύμα πονά όταν του πιέζουμε ελαφριά με το χέρι την ράχη του, τότε είναι πιθανό να έχει σπάσει τη ραχοκοκαλιά του, να έχει δηλαδή κάταγμα της σπονδυλικής στήλης.
Κάταγμα στα πλευρά. "Όταν το θύμα αναπνέει βαθιά χωρίς να πονά και δεν παρουσιάζει τραύμα στο θώρακα, τότε δεν έχει σπάσει τα πλευρά του. Στην αντίθετη περίπτωση, ο τραυματίας πονά δυνατά στα πλευρά σε κάθε αναπνοή. Ένα κάταγμα στα πλευρά μπορεί να προκαλέσει μεγάλη δυσκολία στην αναπνοή, αν απ’ την άκρη του σπασμένου πλευρού έχει τρυπηθεί ο πνεύμονας. Σ' αυτές τις περιπτώσεις ή τεχνητή αναπνοή δεν ωφελεί και χρειάζεται άμεση Ιατρική βοήθεια, διότι έχει δημιουργηθεί αυτό πού λέμε κλειστός πνευμοθώρακας.
Κάταγμα στα μέλη. Αν ο τραυματίας έχει δυνατό πόνο σ' ένα χέρι ή σ' ένα πόδι και δεν μπορεί να το κουνήσει ή αν το ένα χέρι ή πόδι είναι πιο κοντό απ’ τ' άλλο, είναι πρησμένο ή έχει πάρει αφύσικη θέση, τότε είναι πιθανό πώς έχει σπάσει κάποιο κόκαλο αυτού του μέλους.
Εσωτερικό τραύμα στην κοιλιά. Αν ο τραυματίας μπορεί να τραβήξει μέσα ή να τεντώσει την κοιλιά του εύκολα και χωρίς πόνο, τότε είναι σχεδόν βέβαιο πώς δεν έχει πάθει βλάβη στα σπλάχνα του.
Τραύματα
Τραύμα είναι ή βλάβη πού προκαλείται στο σώμα από μια εξωτερική αίτια - ένα κτύπημα, ένα μαχαίρι, μια σφαίρα, μια πέτρα, ένα σίδερο κ.ο.κ.
Σ' όλες τις περιπτώσεις τραυμάτων οι πρώτες βοήθειες έχουν σαν σκοπό:
- Το σταμάτημα της αιμορραγίας
- Την προφύλαξη από τη μόλυνση
Αιμορραγία
Καμιά φορά, σ' έναν τραυματισμό μπορεί να κοπεί ένα αγγείο πού μεταφέρει αίμα και τότε το αίμα τρέχει συνέχεια από το τραύμα ή πετά σαν πίδακας με το ρυθμό του σφυγμού.
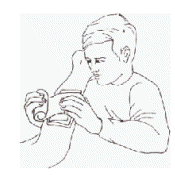 |
|
Εικόνα 1. Πώς εφαρμόζεται ένας πιεστικός επίδεσμος για το σταμάτημα της φλεβικής αιμορραγίας |
 |
|
Εικόνα 2. Ό τρόπος που σφίγγεται ένα μακρόστενο μαντήλι για να σταματήσει μια αρτηριακή αιμορραγία |
Τα αγγεία πού γυρίζουν το αίμα πίσω στην καρδιά είναι οι φλέβες, ενώ αυτά πού φέρνουν αίμα απ’ την καρδιά είναι οι αρτηρίες. Πιο συχνά αιμορραγούν οι φλέβες και τότε το αίμα είναι σκούρο κόκκινο και τρέχει συνέχεια. Η αιμορραγία από μεγάλη φλέβα είναι επικίνδυνη. Πιο επικίνδυνη όμως είναι ή αιμορραγία από τις αρτηρίες. Το αίμα τότε είναι ανοιχτό κόκκινο, αφρίζει και πετιέται με το ρυθμό του σφυγμού και με ορμή.
Ό κίνδυνος απ’ την αιμορραγία οφείλεται στο άδειασμα των αγγείων απ’ το αίμα. Αν χαθεί ένα λίτρο περίπου αίμα προκαλείται καταπληξία (σοκ). Αν το αίμα πού θα χαθεί είναι περίπου δύο κιλά προκαλείται θάνατος.
Καταπληξία ή και θάνατος μπορεί να προκληθεί και από μία μεγάλη εσωτερική αιμορραγία, πού προκαλείται από τον τραυματισμό ενός μεγάλου αγγείου μέσα στο θώρακα ή στην κοιλιά. Σ' αυτές τις περιπτώσεις μπορεί να μην υπάρχει εξωτερικό τραύμα.
Προσοχή: Αν το τραύμα έχει γίνει από ένα ξένο σώμα (ξύλο, πέτρα, σίδερο κ.λ.π.) πού εξακολουθεί να βρίσκεται σφηνωμένο στην περιοχή του τραύματος, δεν πρέπει να γίνει προσπάθεια ν' αφαιρεθεί το ξένο σώμα, επειδή μπορεί να προκληθεί μεγαλύτερη αιμορραγία. Ή αφαίρεση του ξένου σώματος θα γίνει στο Νοσοκομείο.
Φλεβική αιμορραγία: Πάνω στην περιοχή της αιμορραγίας εφαρμόζεται ένας ειδικός πιεστικός επίδεσμος. Αν δεν υπάρχει διαθέσιμος. τέτοιος επίδεσμος, μπορεί να χρησιμοποιηθεί ένα καθαρό μαντήλι διπλωμένο πολλές φορές. Το μαντήλι πιέζεται δυνατά με τα δάχτυλα πάνω στην περιοχή πού αιμορραγεί και δένεται πιεστικά μ' ένα συνηθισμένο επίδεσμο (εικόνα 1).
Ό πιεστικός επίδεσμος δεν πρέπει να λύνεται ποτέ. Αν το τραύμα εξακολουθεί να αιμορραγεί, μπορεί να δεθεί δεύτερος επίδεσμος πάνω απ’ τον πρώτο ή και τρίτος επίδεσμος πάνω από το δεύτερο.
Αρτηριακή αιμορραγία:
H αιμορραγία από αρτηρία σταματάει πολύ πιο δύσκολα από τη φλεβική αιμορραγία. Σ' αυτή την περίπτωση πρέπει να πιεστεί η αρτηρία σε μια θέση πού να βρίσκεται ανάμεσα στην καρδιά και στην περιοχή της αιμορραγίας η να τοποθετηθεί το μέρος πού αιμορραγεί πιο ψηλά απ’ το υπόλοιπο σώμα. Όταν η αρτηρία πιεστεί στη θέση πού πρέπει, τότε η αιμορραγία σταματά. Μόλις σταματήσει η αιμορραγία τοποθετείται στη θέση της πίεσης ένας πιεστικός επίδεσμος.
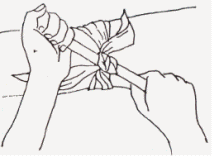
Στην περίπτωση που η αιμορραγία εντοπίζεται σ' ένα μέλος και δεν υπάρχει πιεστικός επίδεσμος, μπορεί να χρησιμοποιηθεί ένα μεγάλο μαντήλι διπλωμένο στο μάκρος (εικόνα 2).

|
 |
 |
|
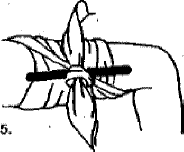
Εικόνες 3-5: Πώς τοποθετείται ένα μαντήλι και πώς δένεται στις άκρες του ένα ξύλο για να σταματήσει μια αρτηριακή αιμορραγία |
||
Μ' αυτό το μαντήλι θα τυλιχθεί πολλές φορές το μέλος (το μπάτσο ή ο μηρός) (εικόνα 3)
Οι άκρες του μαντηλιού θα δεθούν σε κόμπο, αφού κάτω απ’ τον κόμπο περαστεί ένα ξύλο (εικόνα 4), έτσι πού το ξύλο να δεθεί κι' αυτό με τον κόμπο (εικόνα 5).
Στρίβοντας το ξύλο μπορούμε να σφίξουμε το μαντήλι αρκετά ώστε να σταματήσει η αιμορραγία.
|
|
|
|
Εικόνες 7 και 8: Που πιέζεται το μπράτσο (αριστερά) ή ο μηρός (δεξιά) όταν υπάρχει αιμορραγία από αρτηρία στην αντίστοιχη περιοχή. |
|
|
|
|
|
Εικόνες 9 και 10: Πώς σταματά μια αρτηριακή αιμορραγία στο πάνω μέρος του κεφαλιού (αριστερά) ή στο πρόσωπο (δεξιά). |
|
Η θέση πού θα προκληθεί η πίεση και θα τοποθετηθεί ο πιεστικός επίδεσμος εξαρτάται απ’ τη θέση της αιμορραγίας. Όταν αιμορραγεί κάποιο σημείο στο χέρι, η πίεση πρέπει να εφαρμόζεται στην εσωτερική επιφάνεια του μπράτσου και στα δύο τρίτα της απόστασης απ’ τον αγκώνα στη μασχάλη (εικόνα 7).
Όταν η αιμορραγία είναι στο πόδι, η πίεση εφαρμόζεται στην εσωτερική επιφάνεια του μηρού και στα δύο τρίτα της απόστασης απ’ το γόνατο στη ρίζα του μηρού (εικόνα 8).
Αν η αιμορραγία είναι στο κεφάλι, η αντίστοιχη αρτηρία πρέπει να πιεστεί σταθερά πάνω στο κόκαλο πού βρίσκεται από κάτω της. η θέση της αρτηρίας εντοπίζεται με τη βοήθεια του σφυγμού της πού γίνεται αισθητός κάτω απ’ τα δάκτυλα μας (εικόνες 9 και 10).
Προσοχή: Δεν πρέπει ποτέ να χρησιμοποιείται για επίδεσμος σχοινί, κορδόνι, σύρμα ή στενό λουρί γιατί μπαίνει βαθιά και προκαλεί βλάβες πού μπορούν να προκαλέσουν γάγγραινα και να οδηγήσουν σε ακρωτηριασμό.
Ό επίδεσμος πρέπει να χαλαρώνεται για λίγο κάθε μια ώρα και να σφίγγεται και πάλι μετά. Το σφίξιμο πρέπει να είναι τόσο, όσο χρειάζεται για να σταματήσει η αιμορραγία. Το υπερβολικό σφίξιμο είναι επικίνδυνο. Αν δεν υπάρχει πρόχειρος επίδεσμος, τότε η αρτηρία πρέπει να πιέζεται συνέχεια με τα δάχτυλα μέχρι να φθάσει ο τραυματίας στο νοσοκομείο. Αυτό Ισχύει και για τις περιπτώσεις πού η αιμορραγία εντοπίζεται στο κεφάλι οπότε δεν μπορεί, φυσικά, να χρησιμοποιηθεί επίδεσμος.
Προφύλαξη από μόλυνση
Η μόλυνση σ' ένα τραύμα προκαλείται από μικρόβια πού μπαίνουν σ' αυτό από τη γύρω περιοχή, με το ξένο σώμα πού προκάλεσε το τραύμα, με τη σκόνη και μ' οτιδήποτε έρθει σ' επαφή με την επιφάνεια του τραύματος. Γι' αυτό το λόγο κάθε τι πού θα χρησιμοποιηθεί για την περιποίηση του τραύματος πρέπει να είναι απόλυτα καθαρό, να μην περιέχει δηλαδή μικρόβια. Μόνο σε πολύ μεγάλη ανάγκη (π.χ., σε μεγάλη αιμορραγία), όταν κινδυνεύει άμεσα η ζωή του τραυματία, η προφύλαξη απ’ τη μόλυνση έρχεται σε δεύτερη μοίρα.
Ο μεγαλύτερος κίνδυνος είναι η μόλυνση με μικρόβια τετάνου. η προφύλαξη απ’ τον τέτανο μπορεί να εξασφαλιστεί με τον καλό καθαρισμό του τραύματος, την αφαίρεση ξένων σωμάτων, την τοπική εφαρμογή ενός αντισηπτικού και την ένεση ανθρώπινου αντιτετανικού όρου.
Περιποίηση και καθαρισμός του τραύματος
1. Τα μικρά τραύματα πλένονται με οξυζενέ ή με διάλυμα βορικού ή και με νερό πού έχει βράσει.
Όταν αφαιρεθούν όλες οι ακαθαρσίες, γίνεται επάλειψη με ιώδιο, μερκουροχρώμ ή betadine καί το τραύμα σκεπάζεται με αποστειρωμένη γάζα πού συγκρατιέται στη θέση της με επίδεσμο. Για τον καθαρισμό του τραύματος από λάδια μηχανής χρησιμοποιείται βενζίνη ή αιθέρας. Αν το τραύμα αιμορραγεί, εφαρμόζεται πιεστικός επίδεσμος, όπως αναφέρθηκε πιο πάνω.
2. Αν το τραύμα είναι καθαρό, τότε δεν χρειάζεται καθαρισμό, αλλά μόνο επάλειψη με ιώδιο ή Betadine.
3. Αν το τραύμα είναι βαθύ, πρέπει να εξεταστεί όσο γίνεται πιο γρήγορα από γιατρό.
ΠΝΙΓΜΟΝΗ - ΑΣΦΥΞΙΑ
Αν ο τραυματίας δεν αναπνέει πια, έχει μελανιασμένο το πρόσωπο του, οι κόρες των ματιών του έχουν μεγαλώσει κι' έχει χάσει τις αισθήσεις του, σημαίνει πώς δεν μπορεί να πάρει αέρα στους πνεύμονες του επειδή κάτι έχει φράξει το χώρο απ’ όπου περνά ο αέρας. Αυτό το κάτι μπορεί να είναι η γλώσσα του πού έχει τραβηχτεί προς τα πίσω, αίμα, νερό, στοματικό περιεχόμενο πού βγήκε με εμετό, τεχνητές οδοντοστοιχίες πού τις έχει καταπιεί ή άλλα ξένα σώματα.
Προσοχή! Ο εγκέφαλος μπορεί να ζήσει χωρίς οξυγόνο μόνο 4-6 λεπτά. Μόνο λίγα λεπτά λοιπόν απομένουν για να σωθεί ο τραυματίας απ’ το θάνατο.
Για την σωτηρία του τραυματία είναι απαραίτητη η εξασφάλιση της αναπνοής. Αυτό μπορεί γα γίνει με τεχνητή αναπνοή.
Τεχνητή αναπνοή
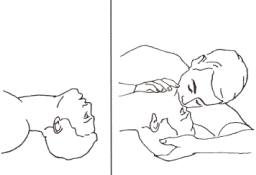 1. Τοποθετούμε τον τραυματία ανάσκελα και γονατίζουμε στο πλάι του και δίπλα στο κεφάλι του.
1. Τοποθετούμε τον τραυματία ανάσκελα και γονατίζουμε στο πλάι του και δίπλα στο κεφάλι του.
2. Με το ένα χέρι πιάνουμε το σαγόνι του από κάτω και με το μεγάλο δάχτυλο το κρατούμε ανοιχτό, ενώ με τ' άλλο χέρι πιέζουμε το μέτωπο του, τεντώνοντας το κεφάλι του όσο γίνεται προς τα πίσω (εικόνα 11).
3. Αν η πνιγμονή οφείλεται σε τράβηγμα της γλώσσας προς τα πίσω, ο τραυματίας θα αρχίσει αμέσως να αναπνέει.
4. Αν δεν αναπνέει, τότε μ' ένα μαντήλι στο δείκτη του χεριού, καθαρίζουμε καλά την κοιλότητα του στόματος και αφαιρούμε κάθε ξένο σώμα και τις οδοντοστοιχίες αν υπάρχουν.
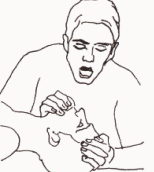 5. Μετά απ’ αυτό, πιέζουμε το σαγόνι για να κλείσει το στόμα του τραυματία. Διατηρούμε το κεφάλι του σε έκταση. Ανοίγουμε το στόμα μας, παίρνουμε μια βαθιά εισπνοή, τοποθετούμε τα χείλη μας γύρω απ’ τη μύτη του τραυματία και βγάζουμε με δύναμη τον αέρα μέσα στη μύτη του.
5. Μετά απ’ αυτό, πιέζουμε το σαγόνι για να κλείσει το στόμα του τραυματία. Διατηρούμε το κεφάλι του σε έκταση. Ανοίγουμε το στόμα μας, παίρνουμε μια βαθιά εισπνοή, τοποθετούμε τα χείλη μας γύρω απ’ τη μύτη του τραυματία και βγάζουμε με δύναμη τον αέρα μέσα στη μύτη του.
6. Επαναλαμβάνουμε το ίδιο κάθε 15 δευτερόλεπτα.
Η τεχνητή αναπνοή γίνεται σωστά μόνο όταν ο αέρας πού βγαίνει με την εκπνοή εκείνου πού την εκτελεί φουσκώνει στο στήθος του τραυματία και όταν το στήθος του τραυματία ξεφουσκώνει όταν εκείνος πού εφαρμόζει την τεχνητή αναπνοή εισπνέει. Αν το στήθος του τραυματία δεν ανεβοκατεβαίνει, πρέπει να γίνει προσπάθεια να διορθωθεί η θέση του, με μεγαλύτερο τέντωμα του κεφαλιού του προς τα πίσω.
7. Αν η μύτη του τραυματία είναι κλειστή, θα εφαρμοστεί τεχνητή αναπνοή στόμα με στόμα. Αφού εισπνεύσουμε βαθιά, τοποθετούμε τα χείλη μας στο στόμα του τραυματία, που το κρατούμε ανοικτό, κλείνοντας τη μύτη του τελείως με το μάγουλό μας. Αμέσως μετά εκπνέουμε με δύναμη στο στόμα του τον αέρα που έχουμε εισπνεύσει.
ΠΡΟΣΟΧΗ! Τα παιδιά χρειάζονται λιγότερο αέρα και τους τον δίνουμε ταυτόχρονα απ' τη μύτη κι απ' το στόμα.
ΛΙΠΟΘΥΜΙΑ
Αν ένα άτομο γίνει ξαφνικά ωχρό, κρύος ιδρώτας λούσει το μέτωπο του, πέσει χάμω, αναπνέει αργά και βαθιά, δεν απαντά στις ερωτήσεις και τελικά χάσει τις αισθήσεις του, το άτομο αυτό έχει λιποθυμήσει.
Πρώτες βοήθειες
- Ξαπλώνουμε χάμω τον λιπόθυμο, ανάσκελα ή στο πλάι, ώστε το κεφάλι του να βρίσκεται χαμηλότερα απ’ τα πόδια του και το σώμα του.
- Ανοίγουμε τα ρούχα του, λύνουμε το κολάρο του, τη ζώνη του κι' οτιδήποτε τον σφίγγει και φροντίζουμε να μπορεί να αναπνέει ελεύθερα.
Προσοχή: Δεν πρέπει να δώσουμε στο λιπόθυμο να πιει τίποτα πριν να ξαναβρεί τελείως τις αισθήσεις του, γιατί μπορεί να πνιγεί.
Ό λιπόθυμος πού θα ξαναβρεί τις αισθήσεις του πρέπει να μένει ξαπλωμένος μέχρι να συνέλθει τελείως.
ΣΟΚ
Ό άρρωστος πού παρουσιάζει αιμορραγία κινδυνεύει να πάθει σοκ. Σοκ μπορεί να προκληθεί κι' από πολλές άλλες αιτίες (ένα δυνατό χτύπημα στην κοιλιά, ένα έγκαυμα, μια αντίδραση από τσίμπημα μέλισσας κ.λ.π.).
Ό τραυματίας πού έχει πέσει σε σοκ είναι ανήσυχος και φοβισμένος ή δείχνει απαθής, η αναπνοή του είναι γρήγορη κι επιπόλαιη, το δέρμα του είναι υγρό, ψυχρό και ωχρό και ο σφυγμός του είναι πολύ γρήγορος και μόλις γίνεται αισθητός κάτω απ’ τα δάχτυλα αυτού πού τον εξετάζει. Το σοκ μπορεί να οδηγήσει σε θάνατο.
Πρώτες βοήθειες
1. Ξαπλώνουμε τον τραυματία με το κεφάλι πιο χαμηλά απ’ το σώμα.
2. Τον σκεπάζουμε με μια κουβέρτα για να μην κρυώνει.
3. Φροντίζουμε να σταματήσουμε την αιμορραγία, αν υπάρχει.
4. Αν πονά φροντίζουμε να του ελαττώσουμε τον πόνο.
5. Τον ενθαρρύνουμε με λόγια.
6. Καλούμε το ταχύτερο γιατρό.
7. Φροντίζουμε για άμεση μεταφορά του τραυματία σε νοσοκομείο.
|
|
|
Εικόνα 15: Πώς τοποθετούνται τα χέρια για να γίνει η μάλαξη της καρδιάς. |
|
|
|
Εικόνα 16: Έτσι γίνεται καρδιακή μάλαξη και τεχνητή αναπνοή από δύο άτομα |
|
|
|
Εικόνες 17 και 18 : Πώς θα γίνει η καρδιακή μάλαξη σε παιδιά (αριστερά) ή βρέφη (δεξιά) |
ΣΥΓΚΟΠΗ
Πρόκειται για μια σοβαρή κατάσταση πού μπορεί να προκαλέσει άμεσα το θάνατο από καρδιακή ανακοπή. Ό άρρωστος έχει χάσει τις αισθήσεις του, δεν αναπνέει καθόλου, οι κόρες των ματιών του έχουν μεγαλώσει, δεν έχει σφυγμό κι' η καρδιά του έχει πάψει να χτυπά. Σ' αυτήν την περίπτωση πρέπει αμέσως να εφαρμοστεί μάλαξη της καρδιάς (καρδιακό μασάζ).
Μάλαξη καρδιάς
1. Τοποθετούμε ανάσκελα τον άρρωστο και του γυμνώνουμε το λαιμό και το θώρακα.
2. Τοποθετούμε τη μια παλάμη μας στο στέρνο (στο κόκαλο πού βρίσκεται στη μέση του θώρακα) και την άλλη παλάμη μας πάνω στην πρώτη παλάμη (εικόνα 15).
3. Πιέζουμε τα χέρια μας απότομα προς τα κάτω κι επαναλαμβάνουμε την πίεση με συχνότητα 60-70 το λεπτό.
4. Μετά από 15 μαλάξεις εφαρμόζουμε δύο γρήγορες εκπνοές μέσα στο στόμα ή στη μύτη του αρρώστου με τη μέθοδο της τεχνητής αναπνοής.
5. Επαναλαμβάνουμε τις μαλάξεις στο θώρακα διακόπτοντας περιοδικά για σύντομη τεχνητή αναπνοή. Αν υπάρχει δεύτερο πρόσωπο για να βοηθήσει, αναλαμβάνει αυτό την τεχνητή αναπνοή την ώρα πού διακόπτουμε τις καρδιακές μαλάξεις (κάθε πέντε μαλάξεις μια αναπνοή) (εικόνα 16).
Η πίεση στο θώρακα πρέπει να είναι αρκετή για να υποχωρήσει το στέρνο 4-5 πόντους, όχι όμως υπερβολική, γιατί υπάρχει κίνδυνος να σπάσει το στέρνο. Στα παιδιά ο θώρακας πιέζεται με τα δάχτυλα και όχι με την παλάμη (εικόνες 17 και 18).
ΠΝΙΓΜΟΣ
Αν τραβήξουμε έγκαιρα έναν άνθρωπο πού πνίγεται απ’ το νερό, υπάρχουν πολλές ελπίδες να ζήσει. Αν ο σφυγμός του χτυπά ακόμα, τότε αφού καθαρίσουμε στόμα του από φύκια, άμμο ή λάσπη, αρχίζουμε αμέσως τεχνητή αναπνοή με τη μέθοδο πού περιγράφτηκε πάνω. Αν δεν υπάρχει σφυγμός, κάνουμε μάλαξη καρδιάς σε συνδυασμό με την τεχνητή αναπνοή.
ΗΛΕΚΤΡΟΠΛΗΞΙΑ
Εκείνος πού θα προσφέρει βοήθεια σ' ένα άτομο πού έχει πάθει ηλεκτροπληξία πρέπει να προσέξει πολύ, γιατί κινδυνεύει κι' ο ίδιος, αν έρθει σ' επαφή με το ηλεκτρικό ρεύμα. Εκεί πού θα πατήσει δεν πρέπει να έχει νερό ή υγρασία. Πρέπει να κλείσει γρήγορα το γενικό διακόπτη ή να βγάλει την πρίζα.
Αν αυτό δεν μπορεί να γίνει αμέσως και με ασφάλεια, το θύμα πρέπει ν' απομακρυνθεί απ’ την πηγή ηλεκτρισμού μ' ένα ξύλο ή με άλλο υλικό πού είναι κακός αγωγός (πλαστικό, λάστιχο, γυαλί).
Αν υπάρχει σφυγμός εφαρμόζεται τεχνητή αναπνοή, διαφορετικά χρειάζεται ταυτόχρονα και μάλαξη της καρδιάς. Είναι απαραίτητο να ζητηθεί έγκαιρα ιατρική βοήθεια.
ΚΑΤΑΓΜΑΤΑ
Όταν ένα κόκαλο σπάσει, τότε μιλούμε για κάταγμα. Αν υπάρχει τραύμα στο μέρος πού έχει σπάσει το κόκαλο, τότε το κάταγμα είναι ανοιχτό. Αν δεν υπάρχει τραύμα, τότε το κάταγμα ονομάζεται κλειστό. Στα ανοιχτά κατάγματα υπάρχει ο κίνδυνος της αιμορραγίας και της μόλυνσης.
 |
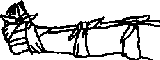 |
|
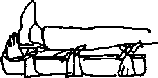
Εικόνα 19: Τοποθέτηση πρόχειρου νάρθηκα στο πόδι |
 |
|
Εικόνα 20: Ακινητοποίηση του τραυματία με κάταγμα στα κάτω άκρα για τη μεταφορά του με φορείο. |
 |
|
Εικόνα 21: Τοποθέτηση πρόχειρου νάρθηκα στο χέρι |
 |
|
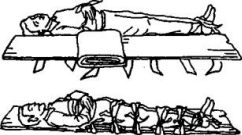
Εικόνα 22 |
Συμπτώματα
1. Δυνατός πόνος στην περιοχή του κατάγματος.
2. Πρήξιμο της περιοχής αυτής.
3. Δυσκολία ή απόλυτη αδυναμία κίνησης του μέλους.
4. Το μέλος παίρνει αφύσικη θέση ή γίνεται πιο κοντό από το αντίστοιχο πού δεν έχει κάταγμα.
Τα ανοιχτά κατάγματα πρέπει να καθαρίζονται στην περιοχή του τραύματος με ελαφριές κινήσεις. Αν υπάρχει αιμορραγία πρέπει να εφαρμόζονται τα μέτρα πού αναφέρθηκαν πιο πάνω.
Μετά τον καθαρισμό, το μέλος πρέπει να τοποθετείται σε αναπαυτική θέση. Αν το μέλος έχει πάρει αφύσικη θέση ή είναι γυρισμένο ασυνήθιστα δεν πρέπει να γίνεται προσπάθεια να έρθει στην κανονική του θέση. Το μέλος πρέπει να ακινητοποιείται ατή θέση πού βρίσκεται. Με κανένα τρόπο δεν πρέπει να μετακινηθεί ο τραυματίας πριν να ακινητοποιηθεί το κάταγμα.
Πρώτες βοήθειες
1. Κάταγμα στα κάτω άκρα: Το κάταγμα ακινητοποιείται με τον ίδιο τρόπο, αλλά ο τραυματίας πρέπει να μεταφέρεται με φορείο (εικόνες 19 και 20).
2. Κάταγμα στα πάνω άκρα: Το κάταγμα ακινητοποιείται αν το μέλος δεθεί πάνω σ' ένα μακρόστενο στερεό αντικείμενο (σανίδα, σκληρό χαρτόνι ή ειδικό νάρθηκα) (εικόνα 21). Μετά απ’ αυτό ο τραυματίας μπορεί να μεταφερθεί βαδίζοντας.
3. Κάταγμα στο κεφάλι: Ό τραυματίας είναι αναίσθητος, η αναπνοή του μοιάζει με ροχαλητό, μπορεί να κάνει εμετό ή να τρέχει αίμα απ’ το στόμα, τη μύτη ή τ' αφτιά του. Πρέπει να μεταφερθεί όσο είναι δυνατό πιο γρήγορα με φορείο.
4. Κάταγμα στο σαγόνι: Το σαγόνι στερεώνεται με λευκοπλάστη στο κεφάλι, έτσι πού το στόμα να μένει κλειστό.
5. Κάταγμα στον αυχένα ή τη σπονδυλική στήλη: Εδώ χρειάζεται μεγάλη προσοχή στη μεταφορά του τραυματία. Ό τραυματίας τοποθετείται προσεκτικά και με μαλακές κινήσεις, ενώ το σώμα του κρατιέται τεντωμένο, πάνω σε σκληρό φορείο (στην ανάγκη, σε μια πόρτα). Αν υπάρχει υποψία για κάταγμα στον αυχένα, ο τραυματίας τοποθετείται μπρούμυτα.
Αν υπάρχει υποψία για κάταγμα στη ράχη, ο τραυματίας τοποθετείται ανάσκελα. Στη δεύτερη περίπτωση βάζουμε ένα μαξιλαράκι ή μια διπλωμένη κουβέρτα κάτω απ’ τη μέση του, του δένουμε τα δύο πόδια μαζί στους αστραγάλους και τον ακινητοποιούμε δένοντας τον σε πολλές θέσεις πάνω στο φορείο, ώστε να εμποδίζεται κάθε του κίνηση. Μ' αυτό το τρόπο τον μεταφέρουμε στο Νοσοκομείο (εικόνα 22).
ΕΓΚΑΥΜΑΤΑ
Έγκαυμα είναι η βλάβη πού προκαλείται στην επιφάνεια του σώματος από μεγάλη θερμότητα (φωτιά, καυτό μέταλλο, βραστό νερό), από ηλεκτρικό ρεύμα, ηλιακές ακτίνες, χημικές ουσίες, η ραδιενέργεια. Ανάλογα; με τη βαρύτητα της βλάβης, τα εγκαύματα διαιρούνται σε τρεις βαθμούς:
Έγκαυμα 1ου βαθμού είναι αυτό πού μοιάζει με το έγκαυμα πού προκαλεί η ηλιοθεραπεία.
Έγκαυμα 2ου βαθμού είναι αυτό που προκαλεί φουσκάλες, ενώ
Έγκαυμα 3ού βαθμού είναι αυτό πού κάνει το δέρμα σταχτόλευκο και αναίσθητο ή μαύρο, καμένο.
Τις πρώτες ώρες το έγκαυμα, δείχνει ελαφρότερο από όσο είναι στην πραγματικότητα
Υπάρχει άμεσος κίνδυνος να παρουσιαστεί σοκ.
Πρώτες βοήθειες
1. Καταπολεμάται ό πόνος με ένα αναλγητικό.
2. Αντιμετωπίζεται το σοκ, αν υπάρχει.
3. Το έγκαυμα πρέπει να μείνει, όσο αυτό είναι δυνατό, ξεσκέπαστο.
4. Αν πρόκειται να σκεπαστεί, πρέπει να χρησιμοποιηθεί καθαρό σεντόνι ή άλλο καθαρό ύφασμα.
5. Δεν πρέπει να σκεπάζεται με γάζα ή επίδεσμο. Δεν πρέπει να γίνεται επάλειψη με λάδι, αλοιφές, οινόπνευμα ή ιώδιο. Δεν πρέπει να γίνεται προσπάθεια να σπάσουν οι φουσκάλες, ούτε να αφαιρεθούν τα ρούχα πού σκεπάζουν το έγκαυμα, ή είναι κολλημένα πάνω του.
6. Αν γίνει άσηπτη επίδεση του εγκαύματος, δεν πρέπει να αφαιρεθεί πριν από 2 ή 3 ήμερες.
7. Αν το θύμα μπορεί να καταπιεί, τότε πρέπει να του δοθεί να πίνει με κουταλάκι, σιγά-σιγά, αλατόνερο και όχι σκέτο νερό. Προσθέτουμε ένα κουταλάκι του γλυκού αλάτι και ένα κουταλάκι σόδα φαγητού σε 4 ποτήρια νερό και δίνουμε απ’ αυτό, μια κουταλιά της σούπας κάθε τέταρτο της ώρας.
8. Το έγκαυμα πού έχει προκληθεί από καυστικές ουσίες (βιτριόλι, ακουαφόρτε, ασβέστη κ.ά.) πρέπει να πλυθεί το ταχύτερο με άφθονο νερό για να φύγει η καυστική ουσία.
9. Αν χρειαστεί, εφαρμόζεται τεχνητή αναπνοή.
10. Το θύμα πρέπει να μεταφερθεί όσο είναι δυνατό πιο γρήγορα σε γιατρό.
ΔΗΛΗΤΗΡΙΑΣΕΙΣ
Δηλητηριάσεις μπορεί να συμβούν κατά λάθος (συχνά, στα παιδιά) ή σκόπιμα (απόπειρα αυτοκτονίας ή σπάνια για εγκληματικούς σκοπούς). Οι ουσίες πού μπορούν να προκαλέσουν δηλητηρίαση είναι πολλές, όπως φάρμακα, γεωργικά φάρμακα, εντομοκτόνα, είδη καθαρισμού, ναφθαλίνη, μονοξείδιο του άνθρακα και πολλά άλλα.
Γενικά μέτρα για την αντιμετώπιση των δηλητηριάσεων
Σε κάθε περίπτωση όπου υπάρχει υπόνοια ότι ένα άτομο (παιδί ή μεγάλος) έχει πάρει κάποιο δηλητήριο, πρέπει να ενεργήσουμε με ταχύτητα, αλλά χωρίς πανικό. Να βρούμε τι έγινε ακριβώς, ποιο ήταν το δηλητήριο και σε ποια ποσότητα πάρθηκε. Κάθε ενδεικτικό σημείο π.χ., το χρώμα του μπουκαλιού, το σχήμα του φαρμάκου, η μυρωδιά κ.ά. έχει σημασία για να εντοπισθεί η ουσία ή το φάρμακο πού πήρε το άτομο.
Αν το άτομο έχει εισπνεύσει δηλητηριώδη αέρια (π.χ., μονοξείδιο του άνθρακα, φωταέριο, υγραέριο ή άλλους δηλητηριώδεις ατμούς), το πρώτο πού πρέπει να γίνει είναι ν' απομακρυνθεί απ’ το μολυσμένο περιβάλλον και να βρεθεί σε καθαρό αέρα. Αν δεν αναπνέει είναι απαραίτητο να γίνει τεχνητή αναπνοή. Παράλληλα, θα πρέπει να ειδοποιηθεί γιατρός ή να μεταφερθεί το θύμα σε νοσοκομείο.
Αν το δηλητήριο έχει παρθεί από το στόμα, τότε θα πρέπει να το απομακρύνουμε από το στομάχι πριν να απορροφηθεί από τον οργανισμό. Αυτό μπορεί να γίνει με το να προκαλέσουμε εμετό. Πριν προκαλέσουμε εμετό δίνουμε στο άτομο πού έχει πάρει το δηλητήριο να πιει γάλα ή νερό, ώστε να αραιωθεί η ποσότητα του δηλητηρίου πού βρίσκεται στο στομάχι. Για να προκαλέσουμε εμετό αρκεί μερικές φορές να ερεθίσουμε με ένα αντικείμενο όχι αιχμηρό (π.χ., ένα κουταλάκι) το πίσω μέρος της κοιλότητας του στόματος στην αρχή του λαιμού. Το καλύτερο όμως μέσο για να προκληθεί εμετός είναι το σιρόπι ιπεκακουάνας, ένα φάρμακο πού θα πρέπει να βρίσκεται σ' όλα τα σπίτια. Η χρησιμοποίηση του φαρμάκου θα γίνει έπειτα από οδηγία του γιατρού ή του Κέντρου Δηλητηριάσεων
ΚΕΝΤΡΟ ΔΗΛΗΤΗΡΙΑΣΕΩΝ ΤΗΛ. 210-7793777
Απαγορεύεται να προκαλέσουμε εμετό, σε περιπτώσεις που το άτομο έχει πάρει ισχυρές καυστικές ουσίες, όπως το ακουαφόρτε, βιτριόλι ή καυστική ποτάσα ή αν το άτομο βρίσκεται σε κωματώδη κατάσταση ή έχει σπασμούς. Στην περίπτωση πού ο δηλητηριασμένος κάνει, εμετό, του δίνουμε να πάρει 5-15 χάπια άνθρακα (καρβουνάκια), πού προσροφάει το δηλητήριο. Τον άνθρακα τον δίνουμε ακόμα κι αν έχουν περάσει αρκετές ώρες από τη λήψη του δηλητηρίου. Αν το άτομο βρίσκεται σε κώμα τότε προσέχουμε την αναπνοή του και αν χρειαστεί του κάνουμε τεχνητή αναπνοή. Επίσης, προσέχουμε να μην κρυώσει, σκεπάζοντάς το με κουβέρτα.
Ειδικές περιπτώσεις Δηλητηριάσεων
1. Γεωργικά φάρμακα:
(παραθείο και άλλα της ίδιας σειράς ή οργανοφωσφορικοί εστέρες). Αυτά απορροφούνται αν έρθουν σε επαφή με το ανθρώπινο σώμα (από το στόμα, με την αναπνοή στο ράντισμα,, από το δέρμα, ακόμα κι απ’ τα' βρεγμένα ρούχα). Τα συμπτώματα είναι εμετός, βήχας, πονοκέφαλος και ιδρώτες. Οι κόρες των ματιών μικραίνουν και ή καρδιά κτυπά αραιά.
Πρώτες βοήθειες: Αν τα ρούχα ενός ατόμου έχουν βραχεί με γεωργικό φάρμακο, θα πρέπει να τα βγάλει και νά πλύνει το σώμα του με άφθονο νερό και σαπούνι, πριν να απορροφηθεί το δηλητήριο. Σε περίπτωση που το φάρμακο έχει παρθεί απ’ το στόμα, εφαρμόζουμε τους γενικούς κανόνες που αναφέραμε πιο πάνω και το άτομο πρέπει να μεταφερθεί το συντομότερο σε γιατρό. Ειδικό αντίδοτο είναι η ατροπίνη σε ενέσεις.
Προφύλαξη: Αυτοί που ψεκάζουν με τα γεωργικά φάρμακα θα πρέπει να παίρνουν μέτρα προστασίας. Να μην έρχονται σε επαφή με το φάρμακο κι αν αισθανθούν κάποιο ενόχλημα να απομακρυνθούν αμέσως και να ζητήσουν βοήθεια.
2. Δηλητηρίαση με μονοξείδιο τον άνθρακα:
Μονοξείδιο του άνθρακα παράγεται εκεί πού γίνεται ατελής καύση, όπως σε μαγκάλι, σάμπα πετρελαίου χωρίς σωλήνες, σόμπα υγραερίου. Πολύ μονοξείδιο του άνθρακα περιέχει το φωταέριο. Το μονοξείδιο είναι ισχυρό δηλητήριο και ύπουλο γιατί δεν προδίνει την παρουσία του. Στην αρχή προκαλεί ελαφρά ζάλη, πονοκέφαλο, αδυναμία και τέλος ο δηλητηριασμένος χάνει, τις αισθήσεις του και πέφτει σε κώμα.
Πρώτες βοήθειες: Απομάκρυνση, του ατόμου απ τον τόπο πού βρίσκεται το δηλητήριο, Αν το θύμά δεν αναπνέει πρέπει να εφαρμοστεί τεχνητή αναπνοή.
Προφύλαξη: Ο χώρος όπου υπάρχει κίνδυνος να σχηματιστεί μονοξείδιο του άνθρακα θα πρέπει να αερίζεται τακτικά και αρκετά. Ποτέ δεν πρέπει να κοιμόμαστε με αναμμένο μαγκάλι ή αναμμένη σόμπα υγραερίου ή πετρελαίου.
3. Δηλητηρίαση από μανιτάρια:
Πολλά από τα μανιτάρια πού φυτρώνουν μόνα τους στα χωράφια και τα βουνά είναι δηλητηριώδη και πολύ επικίνδυνα για τον άνθρωπο. Κάθε χρόνο, πολλά άτομα παθαίνουν δηλητηρίαση από μανιτάρια και μερικά πεθαίνουν. Πολλές φορές είναι πολύ δύσκολο να ξεχωρίσουν τα επικίνδυνα από τα αθώα μανιτάρια. Γι' αυτό είναι φρόνιμο να μη τρώμε τα μανιτάρια αυτά και κυρίως να μη τα δίνουμε ποτέ στα παιδιά, πού είναι περισσότερο ευαίσθητα. Τα καλλιεργημένα μανιτάρια είναι ακίνδυνα και μπορούν να φαγωθούν χωρίς κανένα φόβο. Τα συμπτώματα άπ' τη δηλητηρίαση αργούν να φανούν. Συνήθως αρχίζουν 12-18 ώρες μετά, σαν εμετός και διάρροιες.
Πρώτες βοήθειες: Άμεση μεταφορά σε Νοσοκομείο.
4. Δάγκωμα από φίδι:
Στην Ελλάδα τα δηλητηριώδη φίδια είναι τα εχιδνοειδή, δηλαδή 2-3 είδη οχιάς.
Πρώτες βοήθειες: Μετά το δάγκωμα προσπαθούμε να απομακρύνουμε το δηλητήριο πριν να μπει στη κυκλοφορία. Για το σκοπό αυτό, δεν πρέπει το θύμα να βαδίσει, αλλά θα πρέπει να μείνει ακίνητο γιατί έτσι αποφεύγεται ή γρήγορη απορρόφηση του δηλητηρίου.
Με ένα επίδεσμο ή ένα ύφασμα σφίγγουμε σφιχτά το μέλος πιο ψηλά απ’ το σημείο της πληγής, έτσι πού να εμποδίσουμε τη φλεβική κυκλοφορία, αλλά όχι την αρτηριακή. Τον επίδεσμο αυτό τον χαλαρώνουμε για 1-2 λεπτά κάθε μισή ώρα. Καθαρίζουμε τη περιοχή γύρω από τη πληγή.
Απαγορεύεται να δώσουμε στο θύμα οινοπνευματώδη ποτά, επειδή κάνουν το δηλητήριο να απορροφάται πολύ εύκολα. Τα ίδια μέτρα παίρνονται και σε περίπτωση πού το άτομο έχει κεντριστεί από σκορπιό. Στην περίπτωση δαγκώματος από φίδι, θα πρέπει να γίνει ειδικός ορός με ένεση από γιατρό.
5. Κέντρισμα από μέλισσα, σφήκα ή άλλο παρόμοιο έντομο:
Το κέντρισμα των εντόμων αυτών είναι πολύ συχνό κυρίως το καλοκαίρι και το φθινόπωρο. Συνήθως προκαλεί μόνον τοπικά φαινόμενα (πρήξιμο και πόνο). Σε μερικά όμως ευαίσθητα άτομα μπορεί να προκαλέσει έντονα γενικά αλλεργικά φαινόμενα με σοβαρά επακόλουθα.
Πρώτες βοήθειες: Εφαρμόζεται τοπικά αντιισταμινική αλοιφή. "Αν παρουσιαστούν γενικά συμπτώματα (δυσκολία στην αναπνοή, πρήξιμο στο πρόσωπο, λιποθυμία, σοκ) το άτομο πρέπει να μεταφερθεί σε νοσοκομείο ή να εξετασθεί αμέσως από γιατρό.
ΤΙ ΠΡΕΠΕΙ ΝΑ ΠΕΡΙΕΧΕΙ ΤΟ ΦΑΡΜΑΚΕΙΟ ΤΟΥ ΣΠΙΤΙΟΥ
Επίδεσμοι ελαστικοί πλάτους 12 εκ.
Επίδεσμοι από γάζα πλάτους 10 εκ.
Επίδεσμοι τρίγωνοι
Αποστειρωμένη γάζα σε πακέτα
Μπαμπάκι των 250 γρ.
Λευκοπλάστης πλάτους 8 εκ. σε καρουλάκι
Κομμάτια λευκοπλάστη με γάζα αποστειρωμένη (διάφορα μεγέθη)
Παραμάνες μεγάλες
Σπάτουλες γλώσσας πλαστικές ή ξύλινες
Νάρθηκες ξύλινοι ή συρμάτινοι μήκους 45 εκ. και πλάτους 10 εκ.
Ψαλίδια μικρά
Ποτηράκια χάρτινα ή πλαστικά
Σαπούνι τουαλέτας
Χαρτί περιτυλίγματος σε κόλλες
Λαδόχαρτο σε κόλλες
Ασπιρίνη σε χάπια
Βιβλιογραφική αναφορά σε αυτή τη σελίδα:
ΣΥΝΟΠΤΙΚΟΣ ΧΑΡΤΗΣ ΤΟΥ ΣΑΪΤ
Αυτό το σάιτ χρησιμοποιεί Κώδικα Καταγραφής (ΚωΚ ή cookies) κυρίως για την προβολή διαφημίσεων από την Google - Μάθετε περισσότερα...